Medizinische Mikrobiologie: Orthomyxoviridae
Myxoviren (von gr. myxa = Schleim) sind eine wichtige Virenfamilie, die die Atemwege von Säugetieren und Vögeln befallen. Ihr Genom besteht aus einzelsträngiger RNA negativer Polarität, d.h. die Virus-RNA ist zur später produzierten mRNA komplementär. Die Myxoviren werden unterteilt in die Familien Orthomyxoviridae und Paramyxoviridae.
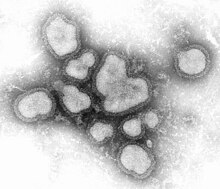
Orthomyxoviridae
Die behüllten Orthomyxoviren sind meist kugelförmig und haben eine Größe von 80-120nm. Die Oberfläche ist mit Spikes besetzt. Wichtigster Vertreter dieser Gruppe ist das Influenzavirus, das die echte humane Grippe auslöst. Insgesamt hat diese Familie mittlerweile fünf Gattungen:
1.) Influenza-A-Viren sind die wichtigsten humanpathogenen Grippeviren, zu dieser Gruppe gehören z.B. H1N1, H3N2 und H5N1. Influenza-A-Viren befallen üblicherweise jeweils nur bestimmte Wirte. Neben dem Menschen auch verschiedene Säugetierarten wie Schwein, Pferd (vgl. Pferdegrippe), Nerz, Seehund und Wal sowie zahlreiche Vogelarten. Das primäre Reservoir aller Influenza A-Viren liegt im Wassergeflügel.
2.) Influenza-B-Viren befallen nur den Menschen und spielen eine geringere medizinische Rolle.
3.) Influenza-C-Viren befallen Mensch und Schwein, allerdings spielt das Virus für den Menschen keine große Rolle, da es wenn überhaupt nur zu milden Erkrankungen führt.
4.) Thogotovirus: Die lineare, einzelsträngige RNA dieses nicht humanpathogenen Virus besitzt nur sechs Segmente und wird durch Zecken übertragen. Verbreitet ist diese Virusgattung in Afrika, Asien und Südeuropa. Befallen werden vor allem Schafe, Rinder, Ziegen und Nagetiere bei denen das Virus zu fiebrigen Erkrankungen mit Aborten führt.
5.) Isavirus: In diese neu geschaffene Gattung wurde das Virus der infektiösen Anämie der Lachse eingeordnet.
Influenza-Viren
Bearbeiten| Influenza-Viren | ||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Systematik | ||||||||||||||||||
| ||||||||||||||||||
| Morphologie | ||||||||||||||||||
| umhüllt, helikal | ||||||||||||||||||
Influenza, auch „Grippe“, ist eine Erkrankung, ausgelöst durch eine von drei Influenza-Virusgattungen (A, B, C). Der Name „Influenza“ (von ital. influenza: Einflüsse der Gestirne, der Kälte) leitet sich von der bis ins Mittelalter vorherrschenden medizinisch-astrologischen Vorstellung ab, Krankheiten seien durch bestimmte Planetenstellungen beeinflusst. Erst seit dem 15. Jahrhundert bleibt der Name der „echten Grippe“ vorbehalten, einer oft tödlichen Virusinfektion.
Im Volksmund wird die Bezeichnung Grippe häufig für weit harmlosere grippale Infekte (Erkältungen) verwendet.
Morphologie und Eigenschaften: Der 1930 erkannte Erreger der Influenza ist das Influenza-Virus, ein behülltes Einzel(-)Strang-RNA-Virus aus der Familie der Orthomyxoviren, die insgesamt fünf Gattungen enthält.
Das Genom fast aller Influenzaviren besteht aus 8 RNA-Segmenten negativer Polarität. Die Segmentierung des Genoms als Grundlage genetischer Reassortierung ist (neben der hohen Mutationsfrequenz) für die erhebliche genetische Variabilität der Influenzaviren verantwortlich.
Die Segmente kodieren zehn virale Proteine: Hämagglutinin HA, Neuraminidase NA, Nukleoprotein NP, die Matrixproteine M1 und M2, die Polymerase-Proteine PB1, PB2 und PA und die Nichtstrukturproteine NS1 und NS2. Eines der acht Gensegmente enthält allein das NS-Gen, welches die beiden Nichtstrukturproteine NS1 und NS2 kodiert. Ein Forscherteam um Clayton Naeve vom St. Jude Children's Hospital in Memphis, Tennessee - USA hat durch vergleichende Analysen der DNA-Sequenzen von Influenzaviren festgestellt, dass sich an einem Ende des NS-Gens ein Abschnitt befindet, der vermutlich mit über die Schwere eines Infektionsverlaufs entscheidet. Änderungen in diesem Genabschnitt führen zu einer Variation in einem variablen Bereich auf dem NS1-Protein. Dieser variable Proteinbereich kann sich je nach Struktur mehr oder minder effektiv an sogenannte PDZ-Domänen (aus etwas 90 AS bestehende Proteininteraktionsdomäne, deren Gen in eukaryontischen Genomen weit verbreitet sind) binden und dadurch die Signalübermittlung in den Zellen unterschiedlich stark stören. Folge ist eine Überstimulation des Immunsystems mit übermäßiger Zytokinausschüttung.
Im Elektronenmikroskop erscheinen alle Gattungen dieses Virus als kugelige oder auch vielgestaltige, behüllte Viruspartikel mit einem Durchmesser von 80-120nm, in deren Hülle eine jeweils verschiedene Anzahl an Proteinen und Glykoproteinen eingelagert sind. Diese Glykoproteine ragen als 10-14nm lange, Spikes oder Peplomere genannte, Fortsätze über die Virusoberfläche hinaus. Bei den Influenza-A- und Influenza-B-Viren sind genau zwei Typen dieser Spikes von besonderem Interesse: Das Hämagglutinin (HA) und die Neuraminidase (NA).
Das Hämaglutinin bewirkt die Verklumpung von Erythrozyten und vermittelt bei der Infektion einer Wirtszelle die Anheftung an die Wirtszellrezeptoren und das Eindringen des Virus. Das Schlüssel-Schloss-Prinzip ist auch der Grund dafür, dass bestimmte Subtypen oder Virusvarianten mit ihrem speziellen Hämaglutinintyp bestimmte Wirte leicht infizieren und dabei eine Erkrankung auslösen können und andere prinzipiell mögliche Wirte wiederum nicht oder nur sehr eingeschränkt. Durch Mutation des Hämaglutinin-Gens kann sich die Pathogenität für den einen oder anderen potentiellen Wirt erheblich ändern.
Die Neuraminidase hat im Infektionsvorgang eine noch nicht abschließend geklärte enzymatische Funktion. Nach derzeitigen Erkenntnisstand zerstört sie die N-Acetylneuraminsäure zellulärer Rezeptoren und spielt darüber eine entscheidende Rolle bei der Freisetzung Tochtervirionen aus den infizierten Zellen. Außerdem verhindert die Neuraminidase das Hämagglutinin-vermittelte Anheften der Tochtervirionen an bereits infizierte Zellen.
Die Influenzaviren vermehren sich im Atemtrakt des infizierten Individuums.
Gattungen der Influenzaviren: Es gibt drei verschiedene Gattungen dieser Viren, welche mit den Gattungen Thogotovirus und Isavirus alle zusammen zur Familie der Orthomyxoviren gehören.
1.) Influenza-A-Viren: Die lineare, einzelsträngige RNA des Influenza-A-Genoms besitzt 8 Segmente und zeichnet sich durch die große Variabilität der antigenen Eigenschaften aus(Mutationsfrequenz, Neugruppierungen). Man unterscheidet verschiedene Untertypen, die verschiedene Vorlieben bezüglich des Wirtes haben. Als Wirte zählen der Mensch und verschiedene Säugetierarten wie Schwein, Pferd, Nerz, Seehund und Wal sowie zahlreiche Vogelarten. Das primäre Reservoir aller Influenza A-Viren liegt im Wassergeflügel.
2.) Influenza-B-Viren: Ihr Genom hat ebenfalls eine 8-fach segmentierte lineare, einzelsträngige RNA. Influenza-B ist ausschließlich humanpathogen, löst allerdings weniger schwerwiegende Erkrankungen aus als Influenza A.
3.) Influenza-C-Viren Die lineare, einzelsträngige RNA der Influenza C-Viren hat nur 7 Segmente und sie exprimieren keine Neuraminidase (NA). Influenza-C bildet ein Glykoprotein, das Oberflächen-Haemagglutinin-Esterase-Fusion-Protein HEF, das sowohl die Rezeptorbindung an die Wirtszelle, die anschließenden Invasion (Fusion) wie auch die spätere Freisetzung der neugebildeten Viren aus der Zelle übernimmt. Das Virus ist für Menschen und Schweine pathogen, löst bei letzteren aber nur milde Erkrankungen aus.
In Fachkreisen wird jeder Virusstamm mit den Kennungen Typus, Ort der erstmaligen Isolierung (Virusanzucht), Isolierungsnummer, Isolierungsjahr (Beispiel: Influenza B/Shanghai/361/2002) und nur bei den A-Viren auch zusätzlich mit der Kennung des Oberflächenantigens benannt [Beispiel: Influenza A/California/7/2004 (H3N2)].
Umweltstabilität: Je nach Temperatur ist die Umweltstabilität der Influenzaviren sehr unterschiedlich. Bei einer normalen sommerlichen Tagestemperatur von etwa 20°C können an Oberflächen angetrocknete Viren in der Regel zwei bis acht Stunden überdauern. Bei 22°C überstehen sie sowohl in Exkrementen wie auch in Geweben verstorbener Tiere und in Wasser mindestens vier Tage, bei einer Temperatur von 0°C mehr als 30 Tage und im Eis sind sie nahezu unbegrenzt überlebensfähig. Oberhalb von 22°C verringert sich die Umweltstabilität sehr deutlich. Bei 56°C werden sie innerhalb von 3 Stunden und bei 60°C innerhalb von 30 Minuten inaktiviert [1]. Ab 70°C verliert das Virus zügig seine Infektiösität.
Variabilität:
- Antigendrift Eine Häufung von Punktmutationen in den kodierenden Nukleotiden der beiden Glykoproteine HA und NA führt zu einem Antigendrift, d.h. zu einer Änderung der antigenen Eigeschaften dieser Oberflächenantigene. Diese eher kleinen Veränderungen sind der Grund dafür, dass ein Mensch mehrmals in seinem Leben mit geringfügig veränderten Virusvarianten (Driftvarianten) infiziert werden kann und dass Epidemien regelmäßig wiederkehren.
- Antigenshift: Wird ein Organismus gleichzeitig von zwei Virusvarianten infiziert (Doppelinfektion), kann es zum Rearrangement unter den zweimal 8 Genomsegmenten der beteiligen Influenzaviren kommen, in dem einzelne oder mehrere RNA-Moleküle zwischen den Influenzaviren ausgetauscht werden. Diesen Vorgang nennt man genetische Reassortierung. Meist findet die Durchmischung von humanen und aviären Gensegmenten im Schwein statt, das oft Träger beider Viren sein kann. Die so verursachten größeren antigenen Veränderungen in den viralen Oberflächenantigenen werden allein bei den Influenza A-Viren beobachtet (Shiftvarianten), allerdings kommen sie nur selten vor. Derartige Veränderungen können dann der Ursprung von Pandemien sein, von denen es im 20. Jahrhundert die von 1918-19 mit dem Subtyp H1N1, 1957 mit H2N2, 1968 mit H3N2 und die von 1977 mit dem Wiederauftauchen von H1N1 gab.
Influenza-A-Subtypen: Im Allgemeinen werden die Influenza-A-Viren in erster Linie nach bestimmten, deutlich unterschiedlichen Oberflächeneigenschaften in Untertypen bzw. Subtypen eingeteilt. Dies geschieht nach dem Muster A/HxNx oder A/Land/HxNx/Probe. Bisher wurden insgesamt 16 H-Untertypen und 9 N-Untertypen festgestellt.
Die wichtigsten Oberflächenantigene beim Influenza-A-Virus sind die Hämagglutinine (H1, H2, H3, H5 seltener H7 und H9) und die Neuraminidase (N1, N2, seltener N7), die folgende Subtypen bilden:
A/H1N1
Dieses Virus gilt als Auslöser der sogenannten Spanischen Grippe von 1918 und konnte im Lungengewebe der Opfer nachgewiesen werden. Im Jahr 2005 gelang schließlich eine Rekonstruktion des Erregers aus Genfragmenten. Dieser Virustyp kann aufgrund seiner Struktur besonders leicht in menschliche Körperzellen eindringen und sein Erbgut einschleusen. Eine weitere globale A/H1N1-Pandemie war die Russische Grippe von 1977.
A/H2N2
A/H2N2 führte 1957 als Asiatische Grippe zur Pandemie.
A/H3N2
A/H3N2 ist ebenfalls ein sehr bekannter Subtyp der Humaninfluenza (Fujian Typ) und führte 1968 als Hongkong-Grippe zur globalen Pandemie.
A/H5N1
Nur der Vollständigkeit halber hier aufgeführt. Der Subtyp A/H5N1 ist einer von mehreren Auslösern der Geflügelpest ("Vogelgrippe"). Trotz mehrerer Dutzend Übergänge auch auf den Menschen gehört dieser (HPAI, Highly Pathogenic Avian Influenza) Subtyp bisher nicht in die Reihe der für menschen hochkontagiösen Influenza-A-Viren, da das Virus bislang allenfalls in sehr seltenen Einzelfällen von Mensch zu Mensch übertragbar ist. Die WHO sieht jedoch derzeit noch keine große Gefahr darin, dass sich das Virus an den Menschen adaptiert und dann zu einer Pandemie führt.
A/H7N7
Nur der Vollständigkeit halber hier aufgeführt. Dieser Subtyp gehört nicht in die Reihe der Influenza-A-Viren, die beim Menschen eine sich weiterverbreitende Grippe auslösen können (Geflügelpest). Zuletzt 2003 wurden in den Niederlanden auch 89 Infektionen von Menschen mit diesem (HPAI, Highly Pathogenic Avian Influenza) Subtyp bestätigt. Ein Fall verlief tödlich.
A/H9N2
Nur der Vollständigkeit halber hier aufgeführt. Dieser Subtyp gehört nicht in die Reihe der Influenza-A-Viren, die beim Menschen eine inefektiöse Grippe auslösen können und er wurde bislang auch beim Menschen nur in einer minder pathogenen Form (LPAI, Lowly Pathogenic Avian Influenza) von Peiris et al. 1999 isoliert und dokumentiert. Bei drei Fällen in Hongkong und China (1999, 2003) erholten sich die Patienten von dieser influenzaähnlichen Infektion. Siehe Geflügelpest
Influenza-B-Subtypen: Die Influenza-B-Viren werden in zwei Stamm-Linien eingeteilt
- B/Victoria-Linie
- B/Yamagata-Linie
Influenza-C-Subtypen:
Die Unterschiede zwischen einzelnen Virusstämmen sind derart gering, dass hier bislang keine weitere Unterteilung vorgenommen wurde.
Vorkommen: Die Influenzaviren und die durch sie ausgelösten Erkrankungen existieren weltweit, allerdings kommen die Influenza-C-Viren nur gelegentlich vor.
Übertragung: Das Virus wird übertragen
- per Tröpfcheninfektion oder über Kontakt- bzw. Schmierinfektion (absinkende Exspirationströpfchen).
- über das Trinkwasser, unter Umständen sogar durch das öffentliche Trinkwassernetz, da die Viren bei Kälte über mehrere Wochen konserviert werden und so in der kalten Jahreszeit bis zum Wasserhahn gelangen können
- durch Kontakt mit Kotpartikeln, Haaren, Haut und Gefieder erkrankter Wirte und Vektoren.
Es gibt unterschiedliche Schätzungen, nach welcher Zeit ein infiziertes Individuum seinerseits in der Lage ist, das Virus auf andere Individuen zu übertragen. Nach Longini et al. dauert es vier Tage, bis ein gerade infizierter Mensch weitere Menschen infizieren kann. Dagegen kommt ein anderes Wissenschaftsteam (Fergurson et al.) nach Analyse von historischen Daten zu dem Schluss, dass die Weitergabe schon 2,6 Tage nach der Infektion möglich ist.
Diagnostik: Die Diagnostik erfolgt meist anhand eines hinteren Nasenabstrichs oder eines tiefen Rachenabstrichs. Andere Untersuchungsflüssigkeiten sind Trachealsekret, die Bronchoalveoläre Lavage (BAL), Nasenspülflüssigkeit, Rachenspülflüssigkeit oder Blut. Es bestehen folgende Möglichkeiten:
- Direkter Erregernachweis in der Elektronenmikroskopie (sehr teuer).
- Bestimmung von Influenzaantikörpern im Blut.
- Influenza - PCR-Test. Die Kosten i.H.v. ca. 40 € werden derzeit nicht von den deutschen gesetzlichen Krankenkassen getragen.
- Influenza-Schnelltest. Dieser Test liefert innerhalb von 15 Minuten ein Ergebnis. Hierbei werden Virusproteine mittels farblich markiertem Antikörper auf einem Teststreifen sichtbar gemacht. Dieser Test wird im Gegensatz zur Influenza-spezifischen PCR von den deutschen gesetzlichen Krankenkassen bei Kindern bezahlt.
Krankheitsverlauf/Symptome: Symptome treten nach einer Inkubationszeit von wenigen Stunden bis Tagen auf. Bei einer Inkubationszeit von mehreren Tagen kann der Infizierte schon zwei Tage vor dem Auftreten der ersten Symptome die Viren auf andere Menschen übertragen.
Generell sind die Krankheitsanzeichen unspezifisch und können mit jeder anderen akuten Atemwegserkrankung verwechselt werden. Charakteristisch ist der oft schlagartige Ausbruch der Erkrankung.
Die wichtigsten Symptome sind ausgeprägtes Krankheitsgefühl mit hohem Fieber bis 40°C, Schüttelfrost, Kopf- und Gliederschmerzen, Abgeschlagenheit, Augentränen, trockenem Husten und angeschwollener Nasenschleimhaut bzw. Schnupfen.
Komplikationen: In seiner schwersten Verlaufsform führt eine Influenza bei vorerkrankten, immungeschwächten oder ohne jeden Impfschutz versehenen Jugendlichen und jüngeren Erwachsenen zu einer primären grippebedingten Lungenentzündung (Influenzapneumonie) oder auch innerhalb weniger Stunden (perakut) zum Tod.
Als weitere Komplikationen kommen Enzephalitiden und Myokarditiden in Betracht. Diese Komplikationen treten in erster Linie bei Menschen mit schwerwiegenden Grunderkrankungen wie chronischen Herz-Lungen-Erkrankungen, Stoffwechselerkrankungen, Immundefekten und anderen in Erscheinung.
Eine weitere häufige Komplikation ist die bakterielle Superinfektion, die sich häufig als Pneumonie manifestiert.
Die Impfungsrate ist in Deutschland und Österreich gering. Pro Jahr sind aufgrund einer Influenza-Erkrankung in der Altersgruppe der 5- bis 44-jährigen 200 bis 300 bzw. in der Gruppe der über 65-jährigen 2.000 bis über 10.000 Krankenhauseinweisungen erforderlich. In der letzteren Gruppe sind pro Jahr unter einer Million Personen 300 bis über 1.500 Todesfälle durch Influenza bedingt.
Im Winter 2002/2003 gab es nach Angaben des Robert Koch-Instituts in Deutschland 5 Millionen Infizierte und 16.000 bis 20.000 Todesfälle, die auf eine Influenza zurückzuführen sind. Diese Angaben beruhen allerdings auf Hochrechnungen, da nur selten ein direkter Virusnachweis veranlasst wird. In der amtlichen deutschen Todesursachenstatistik sind daher für die Jahre 1998 bis 2004 jeweils nur zwischen 9 und 34 nachgewiesene Influenza-Todesfälle verzeichnet. Gleichwohl werden in dieser Statistik für die ICD 10-Klassifikation J10 - J18 (Grippe und Pneumonie) für diese Zeitspanne jährlich 17.500 bis 21.800 Todesfälle ausgewiesen.
Nach Angaben des Bundesamtes für Statistik Österreich starben 2002 in Österreich 18 Menschen direkt an der Grippe. Es ist aber davon auszugehen, dass der Influenza noch viele weitere Todesfälle ursächlich zuzurechnen sind.
Therapie: Die Therapie ist in erster Linie symptomatisch, ggf. wird ein Antibiotikum zur Prophylaxe bakterieller Superinfektionen verordnet. In begründeten Einzelfällen können in der Inkubationsphase bzw. Anfangsphase der Erkrankung und mit begrenztem Nutzen Neuraminidase-Hemmer (Oseltamivir (Handelsname Tamiflu®) p.o., Zanamivir (Handelsname Relenza®) zur Inhalation) oder andere Virostatika wie Amantadin (Handelsname Symmetrel® / PK-Merz®) p.o. oder Rimantadin (Handelsname Flumandine®) p.o. eingesetzt werden.
Vorbeugung: Eine aktive Impfung gegen die Influenza wird jährlich vorzugsweise in den Monaten Oktober und November angeboten, ist kostenlos und umfasst die häufigsten Erregerstämme. Im Falle einer drohenden Epidemie ist eine Impfung auch zu jeder anderen Jahreszeit möglich und sinnvoll. Die Impfung wird empfohlen für Menschen über 60, für Menschen mit chronischen Erkrankungen und bei beruflicher Exposition.
Besonders für Kleinkinder und für Erwachsene jenseits der 65 kann ferner eine Impfung gegen Pneumokokken sinnvoll sein. Diese Bakterien sind häufig verantwortlich für die einer Virusinfektion unmittelbar folgende Sekundärinfektion.
Epidemien/Pandemien: Von einer Influenzaepidemie oder Grippewelle spricht man, wenn 10-20% der Bevölkerung infiziert sind und die Ausbrüche lokal begrenzt bleiben. Auslöser der Epidemien und Pandemien sind Influenzaviren der Gruppen A und seltener B, da diese in der Lage sind, ihre antigenen Oberflächenmoleküle HA und NA ständig zu verändern. Das führt dazu, dass sie bei einer erneuten Infektion vom Immunsystem nicht mehr oder nur schlecht erkannt werden.
Pandemien treten in der Regel alle 10 bis 40 Jahre auf und verbreiten sich explosionsartig mit Infektionsraten von bis zu 50% über den ganzen Globus. Auslöser ist immer ein neuer Subtyp des Influenza-A-Virus, der durch einen Antigenshift (eine Durchmischung von humanen und aviären Gensegmenten) entsteht. Meistens findet die Durchmischung von Vogelgrippe- und humanen Influenzaviren im Schwein statt, das oft Träger beider Viren sein kann.
Die Weltgesundheitsorganisation (WHO) hat im Jahre 1948 ein weltweites Überwachungssystem installiert, das die von 110 Referenzlaboratorien isolierten Virusstämme ständig auf neue Varianten überprüft, was zu den jährlich neuen Empfehlungen für die Impfstoffzusammensetzung der kommenden Saison führt, mit industriellem Herstellungszyklus von 10-12 Monaten. Das Nationale Referenzzentrum für Influenza (NRZ) in Deutschland befindet sich am Robert Koch Institut.
Übersicht: Die Epidemien und Pandemien des 20. Jahrhunderts wurden nach ihren Ursprungsgebieten benannt:
- 1918–1920 – „Spanische Grippe“ extrem hohe Zahl von Toten, die Schätzungen variieren zwischen 20 und 50 Millionen Opfern (Pandemie). Der Name „Spanische Grippe“ rührt daher, dass die Presse in Spanien freier war als in den Staaten, die am 1. Weltkrieg direkt beteiligt waren. Nachrichten über die Krankheit wurden daher in vielen Ländern zensiert, so dass die ersten alarmierenden Berichte über diese Pandemie aus dem neutralen Spanien kamen. Der Ursprung der Grippe lag jedoch vermutlich in den Vereinigten Staaten.
- 1957–1958 – „Asiatische Grippe“ etwa 1 bis 1,5 Mio. Tote (Pandemie)
- 1968–1969 – „Hongkong-Grippe“ etwa 3/4 bis 1 Mio. Tote (Pandemie)
- 1976-1977 - „Russische Grippe“ etwa 3/4 Mio. Tote (Epidemie)
Auch in normalen Grippejahren ohne Pandemie sterben jährlich eine Vielzahl von Menschen an dieser Krankheit oder ihren Folgen.
Influenza-Pandemien stellen nach wie vor eine große Gefahr für die Weltgesundheit dar. Als größte vorstellbare und realistische globale Katastrophe gilt heute eine Grippe-Pandemie, da sie das Gesundheitssystem der meisten Länder überfordern würde.
Die zwei Hauptausbreitungswege einer Grippepandemie sind wahrscheinlich die menschliche Reisetätigkeit und der der Vogelzug. Die direkte Ausbreitung von Mensch zu Mensch erfolgt in erster Linie mittels Tröpfcheninfektion. Ob eine Ansteckung über das Trinkwasser ein wesentlicher Übertragungsweg ist, ist noch ungesichert.
Historisches: Die Geschichte der Virologie ist u.a. eng mit den Namen Adolf Mayer, Dmitrii Iwanowski, Martinus Beijerinck sowie Wendell Meredith Stanley verknüpft. Deren Arbeiten und die Isolation des für die Influenza beim Menschen „verantwortlichen“ Virus durch Andrewes, Smith and Laidlaw vom National Institute for Medical Research im Jahr 1933 waren nötig, um die Hilflosigkeit angesichts der Influenza (zumal gegen die bakteriellen Folgeinfektionen auch noch keine Antibiotika verfügbar waren) zu überwinden, die der nachstehende Bericht aus einer österreichischen Tageszeitung aus dem Jahre 1889 anschaulich darstellt:
„Die Influenza breitet sich aus. In Wien, wo der erste Fall Ende des vorigen Monats auftrat, soll die Krankheit bereits den Charakter einer rapid um sich greifenden Infektionskrankheit angenommen haben. Im Wiener Allgemeinen Krankenhause gibt es keine Klinik und Abteilung, wo das Wartepersonal von Influenzafällen frei wäre. Dasselbe gilt von den Sekundarärzten, Operateuren und Aspiranten. Auch in Berlin sind in den letzten Tagen Fälle von Influenza vorgekommen, und in Paris ist die Krankheit bekanntlich im Louvremagazin ausgebrochen, wo gegen 400 Personen daran leiden. In Russland hat sich die Influenza über das ganze Reich ausgebreitet. In Petersburg und Moskau wurden über 300000 Menschen davon befallen. Die Influenza greift überaus rapid um sich, wie dies von keiner anderen Krankheit, selbst Cholera und gelbes Fieber gesagt werden kann. Sie gibt sich, wie der russische Professor Dr. Filatoff in einer wissenschaftlichen Abhandlung schildert, vor allem durch das Fiebern des Körpers, durch heftige Kopfschmerzen, vorzüglich im Schädel und im Bereiche des sinus frontalis (Stirnbogen) und durch die Steigerung der Körperwärme kund. Manche Patienten werden überdies von heftigem Schnupfen und Husten befallen. Im ganzen Körper empfindet man Schwäche und Mattigkeit. Die Krankheit dauert nicht länger als 5 bis 6 Tage, wobei der Kranke an einzelnen Zwischentagen gar keine Leiden hat und sich ganz wohl fühlt. Nach solchen Zwischenfällen treten gewöhnlich starkes Fieber und große Hitze im Körper ein, worauf der Patient wieder ganz gesund wird. Als eines der besten Mittel gegen die Influenza empfiehlt ein Arzt in der russischen St. Petersburger Zeitung den Absud vom Salbei, welcher glasweise, unter Beimischung einiger Tropfen des stärksten Cognacs getrunken wird. Die Krankheit ist nach Prof. Nothnagel in Wien unzweifelhaft eine Bakterienkrankheit; sie verbreitet sich nicht durch ein Contagium, sondern mittels Miasmen durch die Luft.“
Literatur und Weblinks:
- W. H. Haas: Prinzipien und Aspekte der Seuchenalarmplanung am Beispiel der Influenzapandemieplanung. in: Bundesgesundheitsblatt. Springer, Berlin 9.2005, S. 1020-1027. ISSN 0007-5914
- Neues über die Grippe-Pandemie von 1918. in: Deutsche Apotheker Zeitung. (DAZ). Deutscher Apotheker Verlag, Stuttgart 140.2000, 22, S. 46 ff. ISSN 0011-9857
- Influenza. Furcht vor der Pandemie. in: Pharmazeutische Zeitung. Govi, Eschborn 148.2003, 34, S. 30–31. ISSN 0031-7136
- Jeffery K. Taubenberger, Ann H. Reid, Thomas G. Fanning: Das Killervirus der Spanischen Grippe. In: Spektrum der Wissenschaft. Spectrumverlag, Stuttgart 2005,4, S. 52–60. ISSN 170-2971
- RKI - Influenza
- Arbeitsgemeinschaft Influenza
- Influenza Report
- WHO - Influenza
- European Influenza Surveillance Scheme (EISS)
Quellen
Bearbeiten